後遺障害の立証の鉄則
~自身でする症状経過メモ(医師まかせにすると後悔します)~2
自分の症状経過を克明にメモしておく。

そのメモを主治医に交付し、カルテに綴じてもらうなど医師との正確な意思疎通を図る。

必要な検査をその都度主治医にしてもらうよう依頼する。

今日の臨床の実態の詳説
「最近のお医者さんは、診察のとき、私の方を見ないでレントゲンフィルムとか検査データばかりみている。」
「『お薬だしておきます。様子をみてみましょう。』とだけしか言わない。」と、感じられたことはありませんか。
ここに今日の臨床の問題点の一端が含まれています。交通事故の人身被害で最も多い頸部損傷・腰部損傷を例に説明します。
理想とほど遠い臨床の実態
標準的な医療テキストによると、頸部・腰部の損傷の診察手順は図1のとおりです。
さて、交通事故によって頸椎捻挫や腰椎捻挫となった被害者の方で、以上の手順どおりの診察を受けている方は何人いらっしゃるのでしょうか?
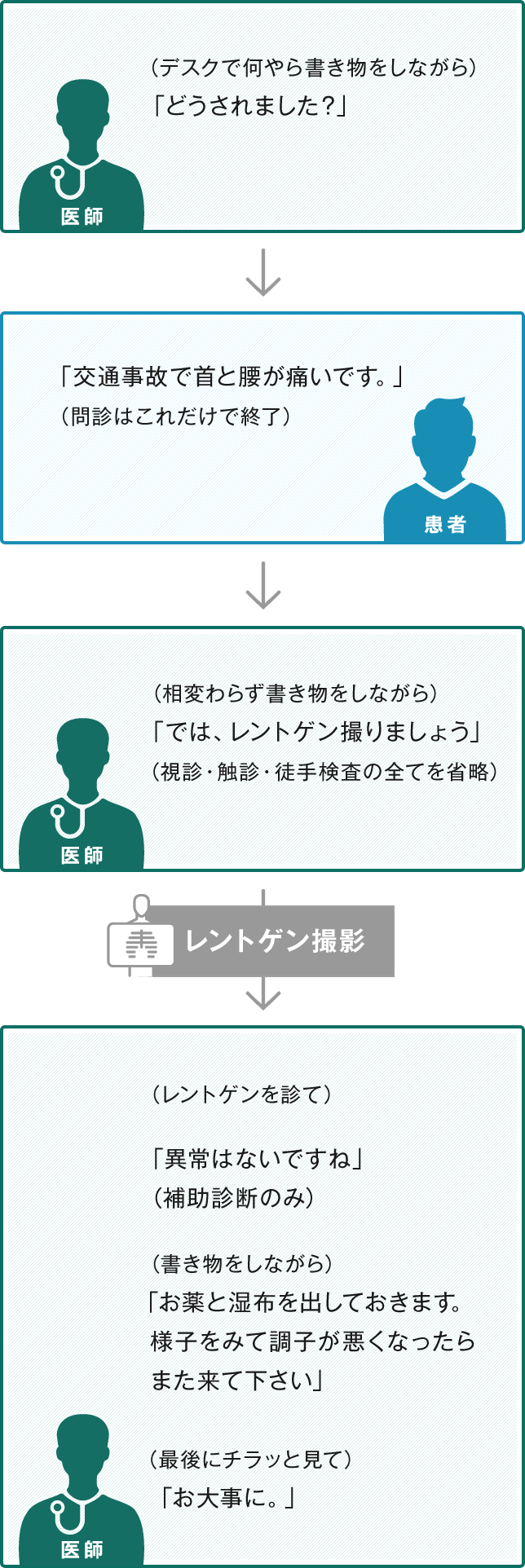
図2のような例は極端なケースですが、多かれ少なかれこの例とさほど異ならないケースで終了してしまっているのが大半ではないでしょうか。
皆さんは、ご経験ありませんか?
図1 標準的な医療テキストによる診療手順
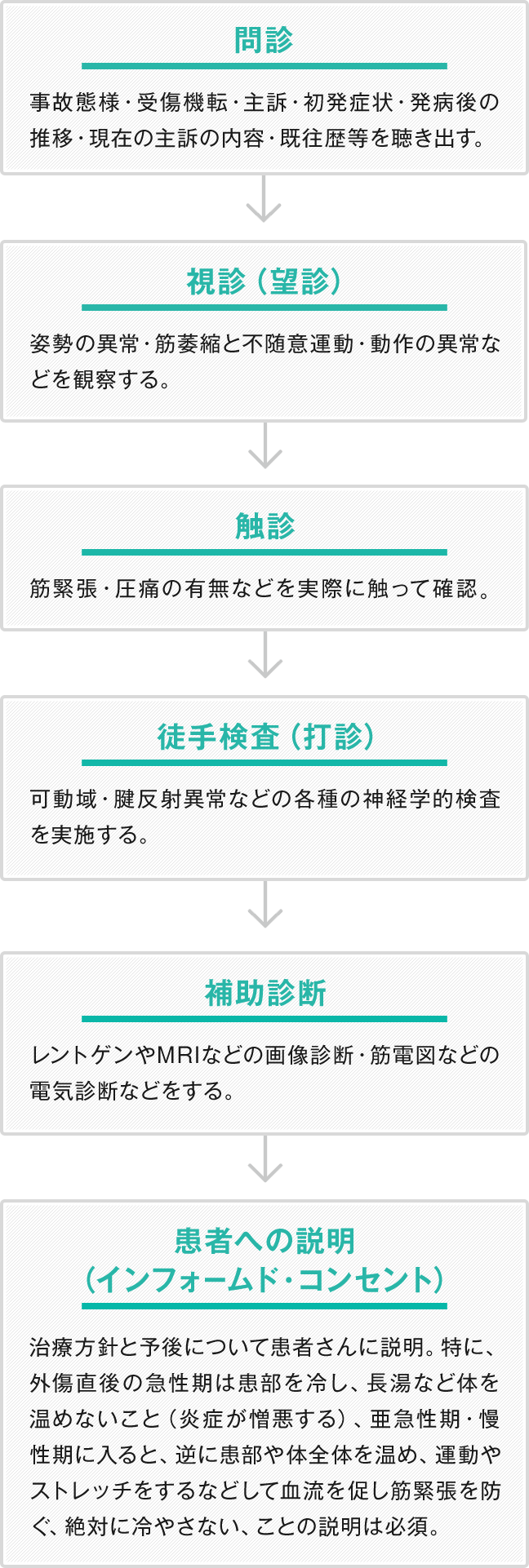
図2 実際の診療例
十分な診察がされない背景事情
どうしてこのような『診療(?)』で終わるのでしょうか。その原因は多岐に渡り、大規模病院か小中規模の病院か、医師としてのキャリア(←キャリアのある医師が丁寧な診察をすると言っているのではありません。むしろその逆のケースが多いと思われます)によっても原因が異なるので、ここでその全てを列挙するのは不可能です。よって、その主なものについて指摘します。
-
画像や検査に頼り過ぎ
(それ以外の診察方法が出来ないか、もしくは未熟)当事務所の弁護士は、伊豆高原にある断食道場に行ってます。そこの経営者は、人参ジュース断食でテレビでも有名な医学博士である石原結實先生(専門は血液内科)です。石原先生は、その著書の中で「医師の基本は、患者さんの『訴え』をよく聴き、問診、望診、触診を念入りにやることに尽きる」「今の医療は、血液検査データー、レントゲン、CT、MRIなの検査に頼り過ぎる」「医師としての勘が育まれていない」「医師本人としての意見確診がない」と指摘されておられます。
では、何故、そのような医師の診察方法が、交通事故被害者にとって不利益となるのでしょう。骨折や変形、運動麻痺など一部の症状を除き、交通外傷の大半が、頭痛、知覚異常、徒手筋力の低下、痺れといった神経症状であり、画像所見では判然としない『見えにくい障害』の部類に属するケースが圧倒的に多いのです。頸椎捻挫、腰椎捻挫などその典型例です(画像上の異常所見のある頸椎捻挫、腰椎捻挫などありません)。画像上の異常所見がなく、神経学的な検査もろくにされず、そもそも症状すらも診断書やカルテに記載されていないときは、自賠責保険も裁判所も、後遺障害はおろか、そもそも交通外傷の認定それ自体が出来るはずもありません。
被害者は泣き寝入りを強いられる結果となります。 -
大規模病院での3分間診療の現実
これについては多くを指摘するまでもないでしょう。3分間で、丁寧な問診、視診(望診)、触診、徒手検査(打診)、患者への説明をすることなど物理的に不可能です。
-
その他
診療報酬の点で、手間隙のかかる神経学的異常所見を得るよりも、レントゲン等の画像診断の方が、費用対効果に優れている、等が指摘されてます。
臨床医からの反論
以上の指摘については、臨床医から以下の反論がされると思われます。
- 問診に関して
- 患者さんは不定愁訴が多く、整理された話しができない。趣旨不明の発言が多く、いきおい多くの時間を要する。まともに聴いていると他の患者さんの診察が出来なくなる。
- 診察に関して
- 診察室まで徒歩で来れた。跛行もしておらず、意識障害もなかった。時間をかけて慎重に診察するほどの怪我はしていない。
- そもそも頸部・腰部の損傷の大半はただの頸椎捻挫や腰椎捻挫に止まる。神経根が損傷されているケースなんて稀。だから神経学的テストなんてやっても陰性しか出ない。手間隙かけるのは時間の無駄。
- 事故後2時間程度しか経過していない。頸椎や腰椎の(自律)神経症状が出るのはもっと時間が経過してから。だから徒手検査など不要。神経症状が出てから診察すればそれで足りる。
- 3分間診療でも3時間も『待たされすぎ』とのクレームが出ている。35倍の15分診療なら、15時間も待たされたとのクレームが出る。そもそも医師の仕事は治療。怪我を治すこと。裁判資料を作成することではない。いちいち他覚所見を得るのは患者を疑っていることになる。
- 説明に関して
- 神経症状が出ないかも知れないのに、2~3日後に出るかも知れないと患者に言うのは患者さんに無用の不安感を与えるだけ。
- 頸椎の生理的湾曲が喪失していたことについては今日の臨床医学では、頸椎捻挫の他覚所見とならないとされているので、説明の要はない。
- 頸椎捻挫、腰部捻挫なんて風邪と同じ。怪我のうちに入らない。安静にしてりゃ自然治癒する。そもそも医師の治療が必要な外傷なのか疑問。受診を希望するから追い返すわけにもいかず付き合っているだけ。
再反論ないし疑問
以上の臨床医の反論内容には、確かに一面の真理をついている部分もあり、また同情する部分もあります。しかしながら、以下の再反論を試みたいところです。
まとめ
さて、いがみ合っていても、交通事故被害者が救われるわけではありません。重要なのは、短時間での診察という避けられない現実の中で、いかに正確な診断を引き出し証拠として残しておくか、ということです。
そのために、下記を実践していただくことが重要となってきます。
-

自分の症状経過を克明にメモする(鉄則4)
-

そのメモを主治医に交付してカルテにきょう綴じてもらうなど、医師との正確な意思疎通を図る(鉄則5)
口頭で、短時間で整理された正確な話しが出来る人は皆無に近いです。しかし、事前に文書でまとめておけば、自身の認識や記憶も正確になり、より正確な情報が短時間で医師に伝わります。
また、手渡すだけで、カルテに綴じてもらえないのであれば意味がありません。医療記録上そのような愁訴がなかったことになりかねないからです。 -

必要な検査をその都度主治医にしてもらうよう依頼する(鉄則6)
痛みや痺れの愁訴だけでは、本人が痛い、痺れると言っているだけですから、証明力としては極めて弱いです。そこで他覚所見が必要となります。神経症状が画像所見で確認できることはまずありませんから、大半は神経学的テスト(または整形外科的テスト)が必要となります。
神経症状が出ているのに医師が画像だけ撮って何らの検査しないときは、本書で掲載した検査方法の他、ネット検索などを通じて必要な検査方法を学習され、そのテストを実施することを依頼して下さい。特に、頭痛、項部痛、腰部痛、上肢・下肢の疼痛・麻痺・知覚異常・痺れ等の神経症状、膝崩れや膝の不安定性の症状については克明にメモし、必要な検査をしてもらうよう強く医師に依頼することが必要です。
また、意識不明の状態になった被害者や、そこまでいかなくとも頭部打撲の被害者のご家族の方で、被害者の異変に気づいたときは、その日から被害者の言動に関する克明なメモを取っておくことが重要です。